Onychomykose ist die häufigste Nagelerkrankung. 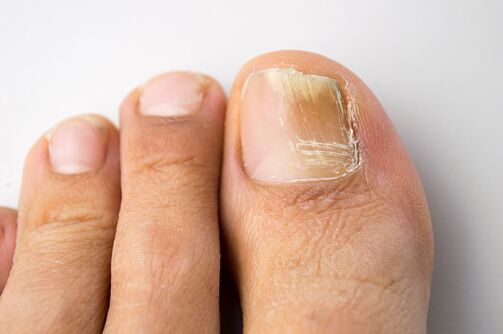 Es wurde festgestellt, dass 50 % der Fälle von Veränderungen der Nagelplatten mit einer Pilzinfektion verbunden sind. Epidemiologische Studien, die in Russland und im Ausland durchgeführt wurden, haben eine hohe Inzidenz von Onychomykose ergeben, die in der Allgemeinbevölkerung zwischen 2 und 13 % lag. Das Risiko, an einer Onychomykose zu erkranken, ist bei älteren Patienten höher. Bei Menschen über 70 Jahren kann die Prävalenz einer Onychomykose an den Füßen beispielsweise 50 % oder mehr betragen. Es wird angenommen, dass dies durch das langsame Wachstum der Nagelplatten und Störungen der peripheren und Hauptzirkulation bei älteren Menschen begünstigt wird. Eine hohe Onychomykose-Inzidenz wird auch bei Patienten mit Immunschwächeerkrankungen (einschließlich Patienten mit AIDS) und bei Patienten mit Diabetes mellitus festgestellt.
Es wurde festgestellt, dass 50 % der Fälle von Veränderungen der Nagelplatten mit einer Pilzinfektion verbunden sind. Epidemiologische Studien, die in Russland und im Ausland durchgeführt wurden, haben eine hohe Inzidenz von Onychomykose ergeben, die in der Allgemeinbevölkerung zwischen 2 und 13 % lag. Das Risiko, an einer Onychomykose zu erkranken, ist bei älteren Patienten höher. Bei Menschen über 70 Jahren kann die Prävalenz einer Onychomykose an den Füßen beispielsweise 50 % oder mehr betragen. Es wird angenommen, dass dies durch das langsame Wachstum der Nagelplatten und Störungen der peripheren und Hauptzirkulation bei älteren Menschen begünstigt wird. Eine hohe Onychomykose-Inzidenz wird auch bei Patienten mit Immunschwächeerkrankungen (einschließlich Patienten mit AIDS) und bei Patienten mit Diabetes mellitus festgestellt.
Onychomykose wird von Patienten und manchen Ärzten oft als ausschließlich kosmetisches Problem wahrgenommen. Es handelt sich jedoch um eine schwere Krankheit, die chronisch auftritt und bei Immunschwäche oder Dekompensation endokriner Erkrankungen zur Entwicklung einer generalisierten Mykose der Haut und ihrer Anhangsgebilde führen kann. Die Onychomykose geht in der Regel mit der Entwicklung schwerwiegender Komplikationen wie diabetischem Fuß, chronischem Erysipel der Extremitäten, Lymphostase und Elephantiasis einher. Bei Patienten, die eine zytostatische oder immunsuppressive Therapie erhalten, kann die Erkrankung zur Entwicklung invasiver Mykosen führen. Deshalb ist die Behandlung der Onychomykose notwendig und muss rechtzeitig durchgeführt werden.
Noch vor wenigen Jahrzehnten war die Behandlung der Onychomykose mühsam, langwierig und erfolglos. Medikamente zur Behandlung von Pilzerkrankungen der Haut und ihrer Hautanhangsgebilde zeichneten sich durch geringe Wirksamkeit und hohe Toxizität aus. Um ein positives Ergebnis zu erzielen, war eine Langzeitbehandlung oder eine Dosiserhöhung des Arzneimittels notwendig, die oft mit schwerwiegenden Komplikationen einherging. Einige Behandlungen waren für die Patienten lebensbedrohlich. Beispielsweise führten die Röntgentherapie, der Einsatz von Thallium und Quecksilber bei Patienten zur Entstehung von Hautkrebs, Erkrankungen des Gehirns und der inneren Organe.
Das Aufkommen hochwirksamer und wenig toxischer Antimykotika hat die Behandlung von Pilzerkrankungen der Haut und ihrer Hautanhangsgebilde erheblich erleichtert. Allerdings waren die Ergebnisse des Einsatzes neuer Antimykotika nicht zufriedenstellend. Kontrollierte klinische Studien haben gezeigt, dass die Wirksamkeit systemischer Antimykotika nach der Behandlung 40 bis 80 % und nach 5 Jahren 14 bis 50 % beträgt. Gleichzeitig erhöht sich die Wirksamkeit der Therapie der Onychomykose durch den Einsatz komplexer Behandlungsmethoden, bei denen etiotrope Medikamente und Wirkstoffe eingesetzt werden, die die Pathogenese beeinflussen. Darüber hinaus wurde in klinischen Studien in europäischen Ländern festgestellt, dass die Wirksamkeit der Behandlung von Onychomykose durch die kombinierte Anwendung von systemischen Antimykotika und Amorolfin-haltigem Antimykotika-Lack um durchschnittlich 15 % gesteigert werden kann.
Behandlung
Zur Behandlung von Onychomykose werden Medikamente eingesetzt, die sich in chemischer Zusammensetzung, Wirkmechanismus, Pharmakokinetik und antimykotischem Wirkungsspektrum unterscheiden. Eine gemeinsame Eigenschaft ist ihre spezifische Wirkung auf pathogene Pilze. Zu dieser Gruppe gehören Azole (Itraconazol, Fluconazol, Ketoconazol), Allylamine (Terbinafin, Naftifin), Griseofulvin, Amorolfin und Cyclopirox. Zur Behandlung der Onychomykose werden systemische Arzneimittel der Azolgruppe (Itraconazol, Fluconazol) und der Allylamingruppe (Terbinafin) eingesetzt. Derzeit werden Griseofulvin und Ketoconazol aufgrund ihrer geringen Wirksamkeit und des hohen Risikos unerwünschter Ereignisse nicht zur Behandlung von Onychomykose verschrieben. Als äußere Mittel gegen Onychomykose werden Amorolfin- und Cyclopirox-haltige Lacke und Lösungen eingesetzt.
Allylamine Es handelt sich um synthetische Antimykotika. Allylamine wirken hauptsächlich auf Dermatomyceten, haben jedoch eine fungizide Wirkung. Der Wirkungsmechanismus besteht in der Hemmung des Enzyms Squalenepoxidase, das an der Synthese von Ergosterol beteiligt ist, dem Hauptstrukturbestandteil der Zellmembran von Dermatomyceten. Zu den Allylaminen gehören Terbinafin und Naftifin.
Allylamine wirken gegen die meisten Dermatomyceten (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), den Erreger der Chromomykose, und einige andere Pilze.
Indikationen für die orale Verabreichung von Terbinafin sind Onychomykose, häufige Formen der Hautdermatomykose, Kopfhautmykose und Chromomykose. Zu den Indikationen für die äußerliche Anwendung von Terbinafin und Naftifin gehören begrenzte Hautläsionen aufgrund von Mykosen, Pityriasis versicolor und kutane Candidiasis. Terbinafin hat eine hohe Bioverfügbarkeit und wird unabhängig von der Nahrungsaufnahme gut aus dem Magen-Darm-Trakt resorbiert. In hohen Konzentrationen reichert sich das Medikament im Stratum Corneum der Haut, Nagelplatten und Haaren an und wird mit den Sekreten der Schweiß- und Talgdrüsen ausgeschieden. Die Absorption von Terbinafin bei topischer Anwendung beträgt weniger als 5 %, von Naftifin 4 bis 6 %. Die Konzentration von Terbinafin und Naftifin in der Haut und ihren Hautanhangsgebilden übersteigt die MHK der Haupterreger der Dermatomykose deutlich. Eine Korrektur des Dosierungsschemas von Terbinafin kann erforderlich sein, wenn es mit Induktoren (Rifampicin) oder Inhibitoren mikrosomaler Leberenzyme (Cimetidin) kombiniert wird, da erstere die Clearance erhöhen und letztere verringern.
Als Ergebnis zahlreicher kontrollierter multizentrischer klinischer Vergleichsstudien erwies sich Terbinafin als das wirksamste Antimykotikum bei der Behandlung von Onychomykose.
Terbinafin wird bei generalisierten Hautläsionen, Onychomykose, Chromomykose verwendet; In solchen Fällen wird Terbinafin oral verschrieben. Terbinafin ist das Mittel der Wahl bei der Behandlung von Onychomykose, da es wirksamer gegen die Haupterreger der Onychomykose ist: Dermatomyceten. Kontraindikationen für die Anwendung von Allylaminen sind allergische Reaktionen auf Medikamente aus der Gruppe der Allylamine, Schwangerschaft, Stillzeit, Kinder unter 2 Jahren, Lebererkrankungen mit Leberversagen (erhöhte Transaminasen).
Azole - die größte Gruppe synthetischer Antimykotika. 1984 wurde das erste systemische Antimykotikum aus der Azolgruppe, Ketoconazol, in die Praxis eingeführt, 1990 Fluconazol und 1992 Itraconazol.
Als systemische Arzneimittel eingesetzte Azole weisen überwiegend fungistatische Wirkung auf. Ein wichtiger Vorteil von Azolen gegenüber anderen Arzneimitteln ist ihr breites antimykotisches Wirkungsspektrum. Itraconazol ist in vitro gegen die meisten Onychomykose-Erreger wirksam: Dermatomyceten (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. Tropicalis, C. lusitaniae usw.), Aspergillus spp., Fusarium spp., S. Shenckii usw. Fluconazol ist wirksam gegen Dermatomyceten (Epidermophyton spp., Trichophyton spp., Microsporum spp.) und Candida spp. (C. albicans, C. parapsilosis, C. Tropicalis, C. lusitaniae usw.), wirkt sich jedoch nicht auf Aspergillus spp., Scopulariopsis spp., Scedosporium spp. aus.
Die Pharmakokinetik verschiedener Azole ist unterschiedlich. Fluconazol (90 %) wird aus dem Magen-Darm-Trakt gut resorbiert. Für eine gute Aufnahme von Itraconazol ist ein normaler Säuregehalt notwendig. Wenn ein Patient, der diese Arzneimittel einnimmt, einen niedrigen Säuregehalt aufweist, verringert sich deren Absorption und damit auch die Bioverfügbarkeit. Die Absorption von Itraconazol-Lösung ist größer als die von Itraconazol-Kapseln. Itraconazol-Kapseln sollten zusammen mit einer Mahlzeit und Itraconazol-Lösung auf nüchternen Magen eingenommen werden.
Itraconazol wird in der Leber metabolisiert und über den Magen-Darm-Trakt aus dem Körper ausgeschieden. In geringen Mengen wird es auch von den Talg- und Schweißdrüsen abgesondert. Fluconazol wird teilweise metabolisiert und größtenteils unverändert über die Nieren ausgeschieden (80 %).
Itraconazol interagiert mit vielen Medikamenten. Die Bioverfügbarkeit von Ketoconazol und Itraconazol nimmt bei Einnahme von Antazida, Anticholinergika, H2-Blockern, Protonenpumpenhemmern und Didanosin ab. Itraconazol ist ein aktiver Inhibitor der Cytochrom-P450-Isoenzyme und kann den Metabolismus vieler Arzneimittel verändern. Fluconazol beeinflusst den Arzneimittelstoffwechsel in geringerem Maße. Die Einnahme von Azolen mit Terfenadin, Astemizol, Cisaprid und Chinidin ist nicht akzeptabel, da es zu tödlichen ventrikulären Arrhythmien kommen kann. Die gleichzeitige Anwendung von Azolen und oralen Antidiabetika erfordert eine ständige Überwachung des Blutzuckerspiegels, da es zu einer Hypoglykämie kommen kann. Die Einnahme indirekter Antikoagulanzien aus der Cumarin- und Azolgruppe kann mit Hypokoagulation und Blutungen einhergehen; Daher ist eine Kontrolle der Blutstillung erforderlich. Itraconazol kann die Blutkonzentration von Cyclosporin und Digoxin sowie Fluconazol und Theophyllin erhöhen und die Entwicklung einer toxischen Wirkung hervorrufen. Dosisanpassungen und eine ständige Überwachung der Arzneimittelkonzentrationen im Blut sind erforderlich. Die kombinierte Anwendung von Itraconazol mit Lovastatin, Simvastatin, Rifampicin, Isoniazid, Carbamazepin, Cimetidin, Clarithromycin und Erythromycin ist kontraindiziert. Fluconazol sollte nicht zusammen mit Isoniazid und Terfenadin angewendet werden.
Itraconazol Wird bei Dermatomykose (Fußpilz, Trichophytose, Mikrosporie), Pityriasis versicolor, Candidiasis der Haut, Nägel und Schleimhäute, der Speiseröhre, vulvovaginaler Candidiasis, Kryptokokkose, Aspergillose, Phäohyphomykose, Sporotrichose, Chromomykose, endemischen Mykosen und zur Vorbeugung von Mykosen bei AIDS eingesetzt.
Fluconazol Zur Behandlung von generalisierter Candidiasis, allen Formen invasiver Candidiasis, einschließlich bei immungeschwächten Patienten, genitaler Candidiasis, Candidiasis der Haut, ihrer Anhängsel und Schleimhäute. Aufgrund seiner Sicherheit und guten Verträglichkeit wird Fluconazol in letzter Zeit zunehmend zur Behandlung von Patienten mit Dermatomykose mit Schädigung sowohl der Haut als auch ihrer Anhangsgebilde (Nägel und Haare) eingesetzt.
Amorolfin Es ist im Lack zur Behandlung von Onychomykose enthalten. Der Wirkungsmechanismus von Amorolfin besteht darin, die Synthese von Ergosterol, dem Hauptbestandteil der Pilzzellmembran, zu verändern. Es hat fungistatische und fungizide Wirkungen. Es verfügt über ein breites Wirkungsspektrum. Die Konzentration von Amorolfin in der Nagelplatte übersteigt 7 Tage lang die MHK der Haupterreger der Dermatomykose deutlich. Daher kann das Medikament höchstens 1 bis 2 Mal pro Woche angewendet werden, was seinen Einsatz wirtschaftlich rentabel macht. Kontraindikationen: allergische Reaktionen auf Amorolfin, Säuglinge und Kleinkinder. Lack als Monotherapie wird verordnet, wenn nicht mehr als 1 bis 3 Nagelplatten und nicht mehr als die Hälfte der Fläche vom distalen Ende betroffen sind. Bei größeren Nagelschäden kann Amorolfin auch in Kombination mit systemischen Antimykotika eingesetzt werden.
Ciclopirox Es hat eine pilzhemmende Wirkung. Aktiv gegen Dermatomyceten, fadenförmige und hefeartige Pilze, Schimmelpilze und einige gramnegative und grampositive Bakterien. Ciclopirox (Lack) wird als Monotherapie angewendet, wenn nicht mehr als 1 bis 3 Nagelplatten und nicht mehr als die Hälfte der Fläche vom distalen Ende betroffen sind. Ciclopirox kann auch in Kombination mit systemischen Antimykotika bei größeren Nagelschäden eingesetzt werden. Kontraindikationen: allergische Reaktionen auf Ciclopirox, Säuglings- und Kleinkindalter, Schwangerschaft und Stillzeit.
Liste der Labortests, die bei der Verschreibung systemischer Antimykotika empfohlen werden.
- Klinischer Bluttest.
- Allgemeine Urinanalyse.
- Biochemischer Bluttest (ALT, AST, Bilirubin, Kreatinin).
- Ultraschall der Bauchorgane und Nieren (bevorzugt).
- Schwangerschaftstest (vorzugsweise).
Behandlung von Grunderkrankungen. Die Wirksamkeit des Einsatzes von Antimykotika steigt mit der Korrektur pathologischer Zustände, die zur Entwicklung einer Onychomykose beitragen. Vor Beginn einer antimykotischen Therapie bei Patienten mit somatischen, endokrinen, neurologischen Erkrankungen und Durchblutungsstörungen der Extremitäten ist eine Untersuchung erforderlich, um den Hauptsymptomkomplex zu identifizieren, der zur Entstehung einer Dermatomykose beigetragen hat. Daher sind die Hauptziele der pathogenen Therapie die Verbesserung der Mikrozirkulation in den distalen Teilen der Extremitäten, der venöse Abfluss der Extremitäten, die Normalisierung des Spiegels der Schilddrüsen-stimulierenden Hormone bei Patienten mit Schilddrüsenerkrankungen, der Kohlenhydratstoffwechsel bei Patienten mit Diabetes mellitus usw. Als Ergebnis langjähriger Forschung wurde festgestellt, dass einer der Hauptgründe für die Entwicklung einer Dermatomykose Störungen des Hypophysen-Hypothalamus-Gonaden-Systems sind. Dies führt zu Durchblutungsstörungen der distalen Extremitäten, Störungen der Mikrozirkulation und der peripheren Innervation. Eine Reihe von Maßnahmen zur Korrektur dieser Störungen umfassen Akupunktur, transkranielle elektrische Stimulation der subkortikalen Zentren des Gehirns und die Verschreibung von Medikamenten, die die Funktion des sympathischen und parasympathischen autonomen Nervensystems korrigieren. All dies ermöglicht eine schnellere klinische Wirkung bei der Behandlung von Dermatomykose. Es ist ratsam, bei Dermatomykose-Patienten mit Grunderkrankungen vor Beginn der etiotropen Behandlung eine pathogene Therapie zu verschreiben und diese während der gesamten Behandlung mit Antimykotika fortzusetzen.
Symptomatische Therapie Die Behandlung der Dermatomykose, die darauf abzielt, die subjektiven Beschwerden und objektiven Manifestationen der Krankheit des Patienten zu reduzieren, kann eine etiotrope Therapie nicht ersetzen. Die Verwendung in Kombination mit Antimykotika ermöglicht jedoch eine schnelle Verbesserung des Zustands der Patienten, eine Verringerung des Unbehagens und die Beseitigung kosmetischer Mängel. Bei der Onychomykose bereitet den Patienten vor allem die deformierte und deutlich verdickte (hypertrophierte) Nagelplatte – die Onychogryphose – Sorgen. Um diesen Zustand zu korrigieren, wird Hardware-Pediküre verwendet. Mit einem Gerät, das einer Zahnturbine ähnelt, werden in kurzer Zeit veränderte Nagelpartien, hyperkeratotische Stellen, Hornmassen der Haut und Hornhaut mechanisch entfernt. In diesem Fall entsteht kein Trauma der Nagelmatrix und der Patient bleibt nach dem Eingriff funktionsfähig.
Bei begrenzten Schäden an den Nägeln (nicht mehr als 3 Nagelplatten und nicht mehr als die Hälfte der Fläche vom distalen Rand) werden topische Präparate verwendet. Es wird empfohlen, die Behandlung mit der Reinigung des betroffenen Bereichs der Nagelplatte mit Hardware-Pediküre oder Keratolytika zu beginnen. Anschließend werden antimykotische Medikamente auf die betroffene Nagelplatte aufgetragen. Eine Amorolfinlösung mit Ciclopirox wird ein- oder zweimal pro Woche auf die Nagelplatte aufgetragen. Vor dem Auftragen des Lacks ist es nicht erforderlich, die Nagelplatte zunächst von den vorherigen Schichten des Präparats zu reinigen. Der Lack wird täglich aufgetragen, bis die gesunde Nagelplatte vollständig nachgewachsen ist. Am siebten Tag wird die Nagelplatte mit einem beliebigen kosmetischen Nagellackentferner gereinigt. Über die Wirksamkeit dieser Behandlungsmethode gibt es in der Literatur widersprüchliche Berichte. Der Prozentsatz der Heilung der Patienten wird mit 5 bis 9 bis 50 % angegeben.
Im Falle einer großflächigen Schädigung der Nagelplatten der Finger sollte eine Reihe von Behandlungsmaßnahmen die Verschreibung eines systemischen Antimykotikums, die Reinigung der Nägel und eine äußerliche Therapie mit Antimykotika umfassen. Um eine erneute Infektion zu verhindern, ist es notwendig, die Handschuhe des Patienten zu behandeln und persönliche Hygieneartikel (Handtücher, Handtücher, Nagelfeilen, Reiben und Schaber zur Haut- und Nagelbehandlung) zu desinfizieren.
Das Mittel der Wahl zur Behandlung von Onychomykose jeglicher Lokalisation ist Terbinafin. Erwachsenen und Kindern mit einem Körpergewicht über 10 kg werden 6 Wochen lang 250 mg pro Tag verschrieben. Kindern über 2 Jahren und einem Gewicht unter 20 kg wird Terbinafin mit 67,5 mg/kg pro Tag, von 20 bis 40 kg – 125 mg/kg pro Tag für 6 Wochen verschrieben. Reservemedikamente sind Produkte, die Itraconazol und Fluconazol enthalten. Itraconazol wird in zwei Dosierungen angewendet: 200 mg täglich über 3 Monate oder 200 mg zweimal täglich über 7 Tage in der ersten und fünften Woche nach Behandlungsbeginn. Itraconazol wird nicht zur Behandlung von Onychomykose bei Kindern verschrieben. Es wird empfohlen, 3 bis 6 Monate lang einmal wöchentlich 150 mg Fluconazol einzunehmen.
Die Durchführung einer komplexen Therapie, bestehend aus der Einnahme eines systemischen Antimykotikums, der Reinigung der Nägel, der lokalen Anwendung von Antimykotika und antiepidemiologischen Maßnahmen, garantiert eine hohe Wirksamkeit bei der Heilung der Onychomykose der Füße. Terbinafin wird Erwachsenen und Kindern mit einem Gewicht von mehr als 10 kg 250 mg pro Tag für 12 Wochen oder länger verschrieben. Für Kinder über 2 Jahre und mit einem Gewicht unter 20 kg wird das Medikament in einer Dosierung von 67,5 mg/kg pro Tag, von 20 bis 40 kg – 125 mg/kg pro Tag für 12 Wochen verschrieben. Es wird empfohlen, Fluconazol in einer Dosis von 150 bis 300 mg einmal pro Woche über einen Zeitraum von 6 bis 12 Monaten anzuwenden. Itraconazol wird in zwei Dosierungen angewendet: 200 mg täglich über 3 Monate oder 200 mg zweimal täglich über 7 Tage in der ersten, fünften und neunten Woche. Bei Befall der Großzehen wird empfohlen, den vierten Zyklus der Pulstherapie in der dreizehnten Woche nach Therapiebeginn durchzuführen. Itraconazol wird nicht zur Behandlung von Onychomykose bei Kindern angewendet.
Kriterien für die mykologische Heilung der Onychomykose sind negative Ergebnisse der mikroskopischen und kulturellen Untersuchung der Nagelplatte. Nach der Behandlung mit Itraconazol und Terbinafin wachsen gesunde Nagelplatten nicht vollständig nach, daher kann eine vollständige klinische Genesung erst 2 bis 4 Monate nach Abschluss der Behandlung mit Antimykotika beobachtet werden.
















